Bệnh viện Đa khoa Thủ Đức vừa cứu sống nữ bệnh nhân N.T.P (sinh năm 1973, Phường Hiệp Bình, TP.HCM) bị xuất huyết dưới nhện lan tỏa – một cấp cứu thần kinh nguy cơ tử vong rất cao nếu chẩn đoán và điều trị chậm trễ.

Trước đó vài ngày, bà N.T.P chỉ có những cơn đau đầu âm ỉ, chóng mặt nhẹ, tự mua thuốc uống mà không đi khám. Khoảng 30 phút trước khi vào viện, cơn đau đầu đột ngột tăng dữ dội như “búa bổ”, khiến bà nhanh chóng rơi vào trạng thái lơ mơ. Đến 22 giờ 55 phút ngày 19/11/2025, bà N.T.P được đưa đến Khoa Cấp cứu Bệnh viện Đa khoa Thủ Đức trong tình trạng đau đầu dữ dội, lơ mơ; thang điểm Glasgow (GCS) ban đầu khoảng 9 điểm, sau đó tri giác tiếp tục xấu dần, nhanh chóng tụt còn khoảng 7 điểm, nguy cơ suy hô hấp và tổn thương não thứ phát rất cao.

Kết quả chụp CT sọ não khẩn cho thấy hình ảnh xuất huyết dưới nhện lan tỏa quanh đa giác Willis, lan đến bể trước cầu – cuống, bể trên yên, các rãnh não hai bán cầu và não thất IV, nhiều khả năng túi phình mạch máu não đã vỡ.
Nhận định đây là trường hợp cực kỳ nguy kịch, ê-kíp bác sĩ trực lập tức đặt nội khí quản bảo vệ đường thở và chỉ định chụp CT mạch máu não khẩn cấp. Hình ảnh mạch máu xác định có túi phình động mạch cảnh trong trái đã vỡ, kích thước 5,3 x 2,9 mm, tại vị trí cuối động mạch cảnh trong.
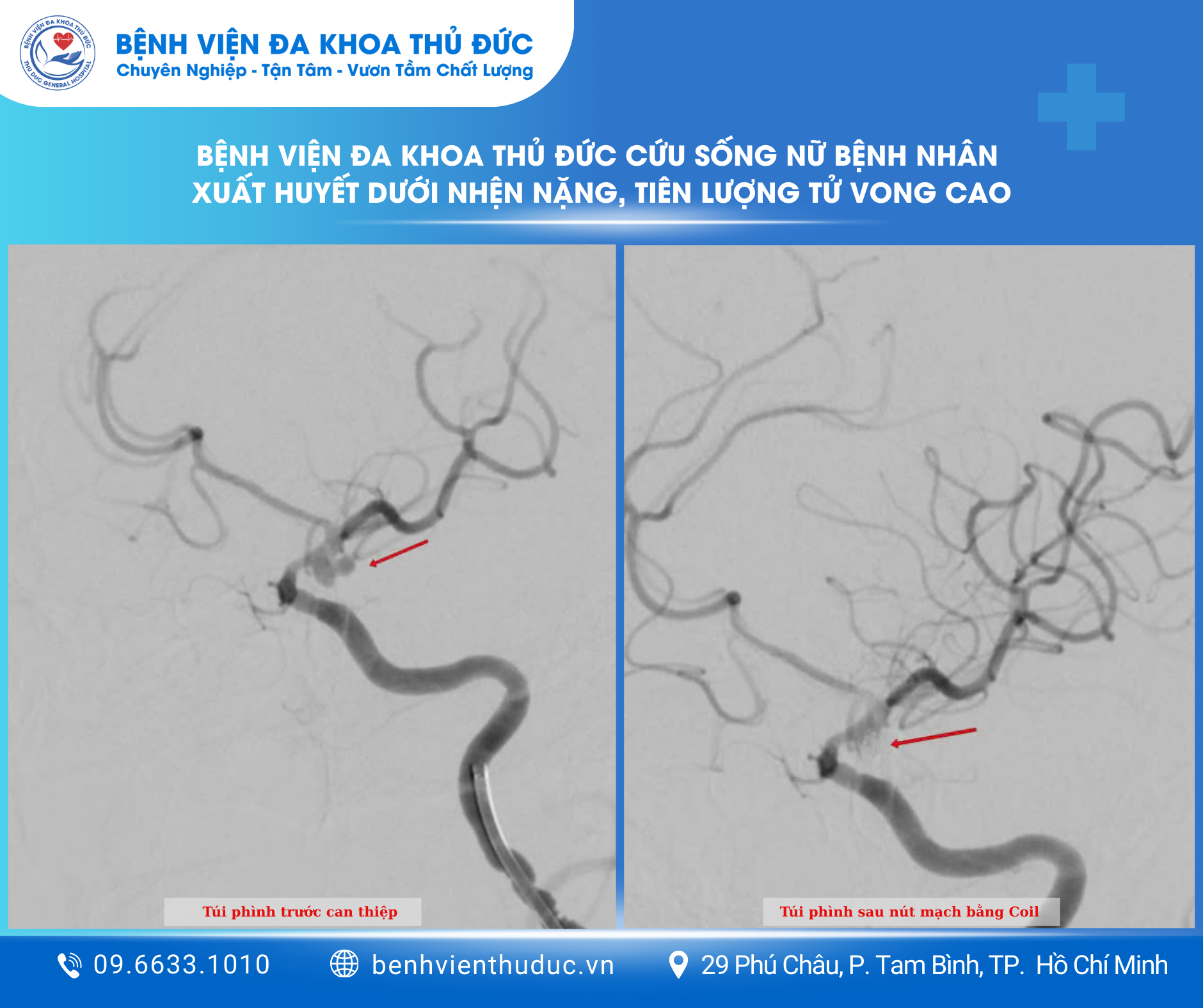
Sau khi hội chẩn liên chuyên khoa, các bác sĩ quyết định can thiệp nội mạch – nút túi phình bằng coils. Trong phòng can thiệp, vi ống thông được luồn từ động mạch đùi lên động mạch cảnh trong, tiếp cận túi phình và thả coils để bít kín hoàn toàn, nhằm ngăn chặn nguy cơ tái xuất huyết – biến chứng có thể dẫn đến tử vong tức thì. Ca can thiệp kéo dài gần 2 giờ và kết thúc thuận lợi.
Vượt qua giai đoạn hồi sức với nhiều nguy cơ biến chứng
Từ ngày 20 đến 25/11, bệnh nhân được điều trị tại Khoa Hồi sức tích cực (ICU). Bệnh nhân được hồi sức tích cực với sự phối hợp liên chuyên khoa cùng sự chăm sóc tận tình của các nhân viên y tế. Sau 4 ngày hôn mê, đến ngày 25/11, bà P dần tỉnh táo, tiếp xúc tốt, tự thở trở lại, các chỉ số huyết động ổn định. Bệnh nhân được rút nội khí quản và chuyển lên Khoa Nội Thần kinh để tiếp tục theo dõi và phục hồi chức năng. Hiện sức khỏe bệnh nhân đã cải thiện rõ rệt, hoàn toàn tỉnh táo, không yếu liệt chi, và dự kiến có thể xuất viện trong vài ngày tới.
Xuất huyết dưới nhện – bệnh lý ít được biết đến nhưng cực kỳ nguy hiểm
Bác sĩ Chuyên khoa I Lê Công Trí – Trưởng ê-kíp Can thiệp mạch thần kinh, Khoa Nội Thần kinh, Bệnh viện Đa khoa Thủ Đức cho biết: “Xuất huyết dưới nhện xảy ra khi máu chảy vào khoang dưới nhện quanh não, thường khởi phát đột ngột và không do chấn thương. Nguyên nhân phổ biến nhất là vỡ túi phình mạch máu não – những túi phình tồn tại âm thầm, gần như không có triệu chứng cho đến khi vỡ và gây chảy máu ồ ạt. Khi vỡ, bệnh nhân thường gặp cơn đau đầu dữ dội, kèm nôn ói, chóng mặt, cứng cổ, lơ mơ hoặc hôn mê. Đây là một cấp cứu thần kinh tối khẩn, người bệnh cần được đưa ngay đến cơ sở y tế có khả năng chẩn đoán và điều trị chuyên khoa”
Tiên lượng tử vong của xuất huyết dưới nhện rất cao. Các trường hợp nhập viện khi tri giác còn tốt (GCS 13–14 điểm) có tỷ lệ tử vong thấp hơn, nhưng nếu bệnh nhân vào viện trong tình trạng tri giác giảm (GCS ≤ 12 điểm), đặc biệt kèm suy hô hấp, hôn mê sâu, tỷ lệ tử vong có thể lên đến 50–80% dù được điều trị tích cực.
Vì vậy, trường hợp bà N.T.P – nhập viện trong tình trạng tri giác giảm sâu, xuất huyết lan tỏa – được đánh giá là cực kỳ nguy kịch, song đã may mắn được cứu sống nhờ chẩn đoán sớm, can thiệp kịp thời và chăm sóc hồi sức tích cực.
Nguyên nhân và yếu tố nguy cơ
Nguyên nhân hình thành túi phình mạch máu não thường liên quan đến tình trạng thành mạch bị tổn thương kéo dài do tăng huyết áp, xơ vữa động mạch, thói quen hút thuốc lá hoặc uống nhiều rượu bia. Bên cạnh đó, một số nguyên nhân ít gặp hơn như nhiễm khuẩn, nấm, chấn thương, sử dụng ma túy, phơi nhiễm phóng xạ hoặc u não cũng có thể góp phần làm xuất hiện túi phình.
Nếu không được điều trị kịp thời, xuất huyết dưới nhện có thể gây tử vong nhanh chóng hoặc để lại các di chứng nặng nề như liệt, rối loạn nhận thức, suy giảm khả năng sinh hoạt và lao động. Người bệnh còn phải đối mặt với các biến chứng nguy hiểm khác như co thắt mạch não, nhồi máu não, dãn não thất… Vì vậy, việc nhận biết sớm và can thiệp kịp thời đóng vai trò then chốt, quyết định cơ hội sống còn cũng như chất lượng cuộc sống về sau của người bệnh.
Làm gì để giảm nguy cơ và nhận biết sớm?
Nói về cách giảm nguy cơ và nhận biết sớm bệnh lý này, Bác sĩ Chuyên khoa I Lê Công Trí nhấn mạnh: “Hiện chưa có phương pháp phòng ngừa tuyệt đối xuất huyết dưới nhện, nhưng nguy cơ có thể giảm đáng kể nếu kiểm soát tốt huyết áp, đái tháo đường, rối loạn lipid máu, bỏ thuốc lá và hạn chế rượu bia, duy trì lối sống lành mạnh. Người có tiền sử gia đình bị phình mạch não nên trao đổi với bác sĩ để được tầm soát bằng CT hoặc MRI sọ não. Đặc biệt, không bao giờ được chủ quan với cơn đau đầu bất thường: đau đầu đột ngột, dữ dội, kèm nôn ói, cứng cổ, yếu tay chân, lơ mơ hoặc co giật. Mỗi phút chậm trễ đều có thể đe dọa tính mạng hoặc gây di chứng lâu dài.”
Bác sĩ khuyến cáo: Khi xuất hiện các dấu hiệu như đau đầu đột ngột, dữ dội chưa từng gặp trước đây; đau đầu kèm nôn ói, cứng gáy, choáng váng; yếu liệt tay chân, méo miệng, nói khó, nhìn mờ; hoặc lơ mơ, co giật, hôn mê, người dân cần đến ngay cơ sở y tế có khả năng chẩn đoán và can thiệp mạch não để được xử trí kịp thời.
Sự phối hợp đa chuyên khoa – chìa khóa cứu sống người bệnh
Thành công của ca bệnh N.T.P là kết quả của quá trình phối hợp nhịp nhàng giữa nhiều chuyên khoa và đơn vị: Khoa Cấp cứu, Khoa Chẩn đoán hình ảnh, Khoa Nội Thần kinh, Khoa Hồi sức tích cực cùng ê-kíp Can thiệp mạch thần kinh, điều dưỡng và kỹ thuật viên. Hệ thống trang thiết bị chẩn đoán hình ảnh và can thiệp mạch hiện đại cũng đóng vai trò quan trọng trong việc chẩn đoán chính xác và xử trí kịp thời.
Ca bệnh này một lần nữa khẳng định: Nhận biết sớm triệu chứng, đến bệnh viện kịp thời và xử trí đúng chuyên môn là chìa khóa giúp cứu sống người bệnh và giảm thiểu tối đa di chứng nặng nề do xuất huyết dưới nhện gây ra.
Bệnh viện Đa khoa Thủ Đức tiếp nhận tất cả các thẻ bảo hiểm y tế trên toàn quốc. Người dân khi đến khám và điều trị tại đây sẽ được hưởng đầy đủ quyền lợi bảo hiểm y tế với mức hưởng cao nhất theo đối tượng. Đặc biệt, người bệnh không bị giới hạn bởi nơi đăng ký khám chữa bệnh ban đầu và không cần giấy chuyển tuyến. Chính sách này giúp người bệnh dễ dàng tiếp cận dịch vụ y tế chất lượng cao, đồng thời tiết kiệm đáng kể chi phí điều trị, góp phần đảm bảo quyền lợi và sức khỏe cho cộng đồng.



